
Атопический дерматит
| Атопический дерматит | |
|---|---|
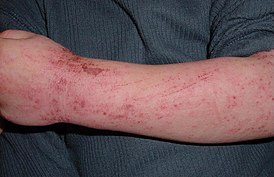 Атопический дерматит у ребёнка | |
| МКБ-11 | EA80 |
| МКБ-10 | L20 |
| МКБ-10-КМ | L20.81, L20.9 и L20 |
| МКБ-9 | 691.8 |
| OMIM | 603165 |
| DiseasesDB | 4113 |
| MedlinePlus | 000853 |
| eMedicine | emerg/130 derm/38 ped/2567 oph/479 |
| MeSH | D003876 |
Атопический дерматит (АтД, атопическая экзема, синдром атопической экземы/дерматита) — хронический аллергический дерматит; заболевание, которое развивается у лиц с генетической предрасположенностью к атопии, имеет рецидивирующее течение, возрастные особенности клинических проявлений. Характеризуется экссудативными и (или) лихеноидными высыпаниями, повышением уровня сывороточного IgE и гиперчувствительностью к специфическим (аллергенным) и неспецифическим раздражителям. Имеет чёткую сезонную зависимость: зимой — обострения или рецидивы, летом — частичные или полные ремиссии.
Содержание
- 1 Эпидемиология
- 2 Факторы риска развития атопического дерматита
- 3 Классификация
- 4 Критерии, применяемые для диагностики атопического дерматита
- 5 Механизмы развития атопического дерматита
- 6 Подходы к лечению
- 7 Профилактика атопического дерматита
- 8 Диета
- 9 Прогноз
- 10 Рекомендации
- 11 См. также
- 12 Примечания
- 13 Ссылки
Эпидемиология
Распространенность АтД среди развитых стран 10-20 %. Манифестация симптомов АтД у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости АтД, усложняется его течение, отягощается исход. В XX веке была подтверждена связь АтД, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада».. Сочетание АтД с бронхиальной астмой наблюдается в 34 % случаев, с аллергическим ринитом — в 25 %, с поллинозом — в 8 %. АтД может быть дебютом «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания: пищевая аллергия, бронхиальная астма, аллергический ринит. АтД, связанный с пищевой аллергией, ускоряет прогрессирование «аллергического марша».
Факторы риска развития атопического дерматита
Ведущая роль в развитии АтД принадлежит эндогенным факторам (наследственность, атопия, гиперреактивность кожи, нарушение функциональных и биохимических процессов в коже), которые в сочетании с различными аллергенными и неалергенными экзогенными факторами (психоэмоциональные нагрузки, табачный дым) приводят к развитию клинической картины АтД. В основе развития АтД лежит генетически определённая (мультифакториальный полигенный тип наследования) особенность иммунного ответа на поступление аллергенов. Характерные черты иммунного ответа атопиков: преобладание Т-хелперов II, гиперпродукция общего IgE и специфических IgE-антител. Склонность к гиперреактивности кожи — основной фактор, определяющий реализацию атопической болезни в виде АтД. Риск развития АтД у детей выше в семьях, где родители имеют аллергические заболевания или реакции: если оба родителя здоровы, риск развития у ребёнка АтД составляет 10-20 %, если болен один из родителей — 40-50 %, если больны оба родителя — 60—80 %.
Классификация
Стадии развития, периоды и фазы заболевания
- Начальная стадия
- Стадия выраженных изменений
- Острая фаза
- Хроническая фаза
- Стадия ремиссии
- Полная ремиссия
- Неполная ремиссия (подострый период)
- Клиническое выздоровление полное
Клинические формы в зависимости от возраста
- Младенческая (от 1 месяца до 2-х лет);
- Детская (с 2 до 13 лет);
- Подростковая (старше 13 лет);
По тяжести
- Среднетяжелое
- Тяжелое
Клинико-этиологические варианты
- С преобладанием аллергии:
- Пищевой
- Клещевой
- Грибковый
- Пыльцевой и пр.
- Со вторичным инфицированием.
Осложнения
- Пиодермия
- Вирусная инфекция
- Грибковое поражение
Критерии, применяемые для диагностики атопического дерматита
(Hanifin, Rajka. Acta Derm. 92^44,1980)
Большие (обязательные) критерии диагностики
- Пруриго (зуд) при наличии даже минимальных проявлений на коже
- Типичная морфология и локализация (лицо, шея, подмышечные впадины, локтевые и подколенные ямки, паховая область, волосистая часть головы, под мочками ушей)
- Индивидуальная или семейная история атопического заболевания
- Хроническое рецидивирующее течение
Малые (дополнительные) критерии диагностики
- Повышенный уровень общего и специфических IgE-антител
- Начало заболевания в раннем детском возрасте (до 2-х лет)
- Гиперлинеарность ладоней («складчатые») и подошв
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса)
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей)
- Шелушение, ксероз, ихтиоз
- Неспецифические дерматиты рук и ног
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы)
- Белый дермографизм
- Зуд при повышенном потоотделении
- Складки на передней поверхности шеи
- Темные круги вокруг глаз (аллергическое сияние)
- Шелушение, покраснение, зуд после принятия ванн (наблюдается у детей до 2х лет).
Для постановки диагноза АтД необходимо сочетание трех больших и не менее трех малых критериев.
Механизмы развития атопического дерматита
В основе АтД лежит хроническое аллергическое воспаление. Патогенез АтД является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития АтД являются изменение соотношения Th1/Th2 — лимфоцитов в сторону Th2-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при АтД выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Неиммунные триггерные факторы усиливают аллергическое воспаление путём неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды, цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при АтД играет как собственно грибковая и кокковая инфекция кожи, так и аллергические реакции на компоненты бактериальных и грибковых клеток.
Подходы к лечению
Под воздействием аллергена в организме атопиков запускается целый каскад воспалительных реакций. В результате этого в очаге воспаления образуется клеточный инфильтрат, основу которого составляют клетки аллергического воспаления. Эти клетки выделяют медиаторы, цитокины, IgE. Даже при устранении аллергена из окружения ребёнка воспалительный процесс продолжается. Воспаление является самоподдерживающимся. Данное положение диктует необходимость проведения активной противовоспалительной терапии всем пациентам с АтД. Поскольку клеточный инфильтрат даже при активной противовоспалительной терапии не может исчезнуть в течение нескольких дней, необходима длительная базисная противовоспалительная терапия — не менее 2-3 месяцев до достижения полной клинической ремиссии.
Направления терапии АтД
- Диетотерапия и меры по контролю внешней среды
- Системная фармакотерапия
- антигистаминные препараты
- мембраностабилизирующие препараты
- средства для лечения заболеваний желудочно-кишечного тракта
- витамины
- иммуномодулирующие препараты
- препараты, регулирующие функцию нервной системы
- препараты, содержащие ненасыщенные жирные кислоты
- антибиотики
- системные кортикостероиды (по специальным показаниям)
- Наружная терапия
- Реабилитация
Основные цели терапии
- Устранение или уменьшение воспалительных изменений и кожного зуда
- Восстановление структуры и функции кожи (улучшение микроциркуляции и метаболизма в очагах поражения, нормализация влажности кожи)
- Предотвращение развития тяжелых форм заболевания, которые приводят к снижению качества жизни больных и инвалидизации
- Лечение сопутствующих заболеваний, которые утяжеляют течение АтД.
В основе АтД лежит аллергическое воспаление, поэтому основу лечения составляют противоаллергические и противовоспалительные препараты.
Полиорганность поражений при АтД требует проведения системной базисной терапии противоаллергическими препаратами. Заболевание имеет хроническое течение — лечение должно быть этапным и продолжительным.
Противовоспалительная терапия при АтД
Острая фаза
- Антигистаминные препараты 2-го поколения (с дополнительными противоаллергическими свойствами — антимедиаторными и мембраностабилизирующими (лоратадин)) — 4-6 недель. (Бывает обострение на такого рода препараты и различные добавки в этих препаратах).
- Антигистаминные препараты 1-го поколения на ночь (если необходим седативный эффект) — 4-6 недель. (Бывает обострение на такого рода препараты и различные добавки в этих препаратах).
- Примочки (настойки коры дуба, 1 % р-р танина, р-р риванола 1:1000 и др.), красители (фукорцин, жидкость Кастелани, 1-2 % р-р метиленового синего и др.) — при наличии экссудации.
- Наружные глюкокортикостероиды (Мометазон (Mometasone) крем, лосьон) — 3-7 дней.
- Системные глюкокортикостероиды (при отсутствии эффекта от проводимой терапии).
Хроническая фаза
- Антигистаминные препараты 2-го поколения — 3-4 месяца (Бывает обострение на такого рода препараты и различные добавки в этих препаратах)
- Наружные глюкокортикостероиды (Мометазон (Mometasone) мазь)
- Комбинированные топические глюкокортикостероиды на основе Бетаметазона(Betamethasone), содержащие антибактеиральные и противогрибковые компоненты, например: тридерм(Gentamycin+Betamethasone+Clotrimazole), дипрогент(Gentamycin+Betamethasone), дипросалик(Betamethasone+Salicylic acid) и т. п.
- Иммуносупрессивные препараты (Такролимус), например: протопик — без побочных эффектов гормональных препаратов)
- Препараты, содержащие полиненасыщенные жирные кислоты
Профилактика обострений
- Антигистаминные препараты 3-го поколения — 6 месяцев и более. (Бывает обострение на такого рода препараты и различные добавки в этих препаратах).
- Иммуномодуляторы (индивидуально).
- Препараты, содержащие полиненасыщенные жирные кислоты.
- Специфическая иммунотерапия аллергенами (СИТ).
Профилактика атопического дерматита
- Первичная профилактика АтД состоит в предупреждении сенсибилизации ребёнка, особенно в семьях, где есть наследственная предрасположенность к аллергическим заболеваниям
- Вторичная профилактика основывается на предупреждении манифестации заболевания и/или его обострений у сенсибилизированного ребёнка. Чем выше риск атопии у ребёнка, тем более жесткими должны быть элиминационные меры.
- Профилактика АтД состоит также в адекватном лечении детей с начальными проявлениями заболевания.
Диета
Следует исключить аллергические (химические) триггеры. Диета относится как к детям, так и к беременным и кормящим женщинам.
Прогноз
Атопический дерматит имеет волнообразное течение: у 60 % детей симптомы со временем полностью исчезают, а у остальных сохраняются или рецидивируют в течение всей жизни. Чем раньше дебют и чем тяжелее протекает заболевание, тем выше шанс его персистирующего течения, особенно в случаях сочетания с другой аллергической патологией.
Рекомендации
- Соблюдать гипоаллергенную диету (исключение алиментарных триггеров).
- Поддерживать в помещении температуру воздуха не выше +23 °C и относительную влажность не менее 60 %.
- Удалить источники пыли из комнаты больного (ковры, книги), минимум мебели. Ежедневная влажная уборка.
- Заменить перьевые, пуховые подушки и шерстяные одеяла на синтетические.
- Удалить очаги возможного образования плесени (швы в ванной, линолеум, обои).
- Удалить всех домашних животных (при невозможности — мыть животных еженедельно), удалить растения. Уничтожить насекомых (моль, тараканы).
- Ограничить или полностью прекратить использование различных раздражающих средств (стиральные порошки, синтетические моющие средства, растворители, клеи, лаки, краски и т. п.).
- Прекратить носить одежду из шерсти и синтетических материалов (или носить её только поверх хлопчатобумажной).
- Не принимать апи- и фитопрепараты.
- Ограничить интенсивные и чрезмерные физические нагрузки.
- Стараться не нервничать, нивелировать стрессовые ситуации.
- Не расчёсывать и не растирать кожу (у маленьких детей полный запрет расчёсывания может привести к психическим травмам).
- Применять для купания слабощелочное или индифферентное мыло (ланолиновое, детское) и высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов.
- Использовать при купании мягкие мочалки из ткани.
- Использовать после ванны или душа смягчающий увлажняющий нейтральный крем для кожи (желательно с керамидами).
- Использовать гипоаллергенную косметику (подбор осуществляется только с дерматологом).
См. также
Ссылки
- СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ АТОПИЧЕСКИМ ДЕРМАТИТОМ // Утвержден приказом Министерства здравоохранения и социального развития Российской Федерации № 432 от 30.05.2006
|
I Тип/аллергии/атопии (IgE) |
|
||||||||
|---|---|---|---|---|---|---|---|---|---|
|
II Тип/АКЦ |
|
||||||||
|
III Тип (Иммунный комплекс) |
|
||||||||
|
IV Тип/клеточно-обусловленных (T-лимфоцитов) |
|
||||||||
| Неизвестные/ множественные |
|
||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
